Dialisi: cos’è, quando serve e quali sono le differenze tra le terapie
Quando si parla di insufficienza renale avanzata, una delle prime parole che emergono è dialisi. Comprendere davvero cosa significa questo trattamento aiuta a viverlo con maggiore consapevolezza e a inserirlo correttamente nel percorso di cura.
La dialisi è una terapia sostitutiva che interviene quando i reni non sono più in grado di svolgere adeguatamente la loro funzione. Il suo obiettivo principale è quello di filtrare il sangue, eliminando le sostanze di scarto e i liquidi in eccesso che l’organismo non riesce più a gestire autonomamente.
Non si tratta di una cura definitiva, ma di un supporto vitale che consente di mantenere l’equilibrio interno del corpo in attesa di un eventuale trapianto di rene o come terapia a lungo termine nei pazienti che non possono essere trapiantati.
A cosa serve la dialisi
La funzione della dialisi è complessa e va oltre la semplice “pulizia” del sangue. Questo trattamento permette infatti di:
- eliminare tossine derivanti dal metabolismo, in particolare quello proteico
- rimuovere farmaci e sostanze nocive accumulate nel sangue
- regolare il bilancio dei liquidi corporei
- mantenere l’equilibrio di elettroliti fondamentali come sodio, potassio, calcio e fosforo
- stabilizzare il pH del sangue
In condizioni normali, tutte queste funzioni sono svolte dai reni in modo continuo. Quando la loro capacità filtrante si riduce drasticamente, la dialisi diventa uno strumento indispensabile per la sopravvivenza.
Quando è necessaria la dialisi
La dialisi diventa necessaria quando l’insufficienza renale cronica raggiunge lo stadio più avanzato, ovvero il quinto stadio. In questa fase, la capacità filtrante dei reni è inferiore al 10-15% rispetto alla norma.
Si parla di uremia, una condizione caratterizzata dall’accumulo di urea e altre sostanze tossiche nel sangue. Questo accumulo può provocare sintomi importanti come:
- nausea e vomito
- affaticamento severo
- alterazioni cardiache
- ritenzione di liquidi con edema
Quando questi parametri non sono più controllabili con farmaci e dieta, il nefrologo indica l’inizio della terapia dialitica.
L’insufficienza renale cronica e il ruolo del filtrato glomerulare
La malattia renale cronica è una condizione progressiva che viene valutata attraverso un parametro fondamentale: il filtrato glomerulare (GFR), cioè la capacità dei reni di filtrare il sangue.
Un valore normale si aggira intorno ai 100-120 ml/min. La riduzione progressiva di questo valore consente di classificare la malattia in cinque stadi.
Gli stadi della malattia renale cronica
Nel primo e nel secondo stadio la funzione renale è ancora relativamente conservata e spesso non si manifestano sintomi. È in questa fase che la prevenzione e la diagnosi precoce possono fare la differenza.
Nel terzo stadio si osserva una riduzione significativa della funzione renale. Possono comparire i primi disturbi, come stanchezza, difficoltà di concentrazione e alterazioni metaboliche. Questa fase richiede un controllo clinico attento e interventi terapeutici mirati.
Nel quarto stadio la compromissione diventa severa. Il paziente può avvertire una riduzione della forza fisica e della resistenza. Diventa fondamentale preparare il percorso verso una terapia sostitutiva.
Nel quinto stadio, definito insufficienza renale terminale, la funzione renale è gravemente compromessa. È in questa fase che si rende necessaria la dialisi o si valuta il trapianto di rene.
Le due tipologie di dialisi
La terapia dialitica si divide in due principali modalità: emodialisi e dialisi peritoneale. Entrambe hanno lo stesso obiettivo, ma si differenziano per modalità di esecuzione e impatto sulla vita quotidiana.
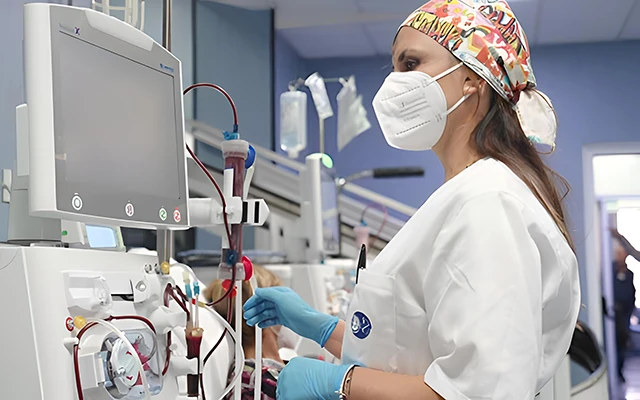
Emodialisi: come funziona
L’emodialisi è una tecnica extracorporea. Il sangue viene prelevato dal paziente, filtrato attraverso una macchina chiamata dializzatore e poi reimmesso nell’organismo.
Questo processo avviene generalmente tre volte a settimana, con sedute che durano circa quattro ore. Il trattamento si svolge in centri specializzati sotto la supervisione di personale sanitario.
Vantaggi dell’emodialisi
L’emodialisi garantisce un controllo costante e sicuro del trattamento. L’ambiente ospedaliero consente di monitorare eventuali complicanze e intervenire rapidamente.
L’accesso vascolare, preparato in modo specifico, riduce i rischi legati al trattamento.
Svantaggi dell’emodialisi
La necessità di recarsi in centro più volte a settimana può influire sull’organizzazione della vita quotidiana. Il paziente deve adattarsi a orari prestabiliti e può avere limitazioni nei viaggi.
Durante il trattamento possono verificarsi episodi di ipotensione, crampi o aritmie. Inoltre, è spesso necessario limitare l’assunzione di liquidi tra una seduta e l’altra.
Dialisi peritoneale: un approccio domiciliare
La dialisi peritoneale è una tecnica intracorporea che utilizza il peritoneo, una membrana naturale dell’addome, come filtro per depurare il sangue.
Un liquido specifico viene introdotto nella cavità addominale attraverso un catetere. Questo liquido assorbe le tossine e i liquidi in eccesso, che vengono poi eliminati.
Vantaggi della dialisi peritoneale
Questo tipo di dialisi può essere effettuato a domicilio, offrendo maggiore autonomia al paziente. Essendo un trattamento continuo e quotidiano, è più delicato per l’organismo e riduce le variazioni improvvise dei parametri.
Consente una maggiore flessibilità nella gestione del tempo e delle attività quotidiane.
Aspetti critici della dialisi peritoneale
La dialisi peritoneale richiede un ambiente domestico adeguato e un elevato livello di igiene per evitare infezioni.
Il principale rischio è la peritonite, un’infezione della membrana peritoneale. Inoltre, l’assorbimento del liquido dialitico può portare a un aumento di peso e a squilibri metabolici.
Dialisi e qualità della vita
La dialisi rappresenta una terapia salvavita, ma comporta anche un adattamento significativo dello stile di vita. Ogni paziente vive questo percorso in modo diverso, in base alle proprie condizioni e alle proprie esigenze.
Negli ultimi anni, la medicina ha sviluppato modelli sempre più personalizzati, con l’obiettivo di migliorare non solo la sopravvivenza, ma anche la qualità della vita.
Dialisi e trapianto: un percorso integrato
Per molti pazienti, la dialisi rappresenta una fase di passaggio verso il trapianto di rene. Permette di mantenere un equilibrio clinico fino alla disponibilità di un organo compatibile.
In altri casi, quando il trapianto non è possibile, la dialisi diventa una terapia a lungo termine.
La scelta tra dialisi e trapianto non è mai standardizzata. È il risultato di una valutazione complessa che tiene conto di fattori clinici, età, condizioni generali e aspettative del paziente.
Un approccio moderno alla cura
La gestione dell’insufficienza renale cronica oggi si basa su un approccio multidisciplinare. Il paziente viene seguito da nefrologi, nutrizionisti e altri specialisti, con percorsi personalizzati.
La tecnologia ha migliorato le tecniche dialitiche, rendendole più sicure ed efficaci. Parallelamente, cresce l’attenzione verso l’educazione del paziente, elemento fondamentale per affrontare la terapia con consapevolezza.
Il valore della prevenzione
La dialisi rappresenta l’ultima fase di un percorso che spesso può essere rallentato o evitato con una diagnosi precoce.
Controllare la pressione arteriosa, gestire il diabete, seguire una dieta equilibrata e monitorare i parametri renali sono azioni semplici ma fondamentali.
La salute dei reni è strettamente legata allo stile di vita. Prendersene cura significa investire nel proprio benessere nel lungo periodo.