Trapianto di rene e dialisi: differenze, qualità di vita e come mettersi in lista d’attesa in Italia. Nel percorso di cura delle malattie renali avanzate esiste un momento in cui il paziente, insieme ai medici, si trova di fronte a una scelta importante. Non è una decisione improvvisa, né un passaggio isolato, ma il risultato di un cammino clinico fatto di controlli, valutazioni e consapevolezza progressiva.
Quando la funzione dei reni si riduce in modo significativo, il corpo non riesce più a mantenere il proprio equilibrio interno. In questa fase, la medicina mette a disposizione due principali possibilità: la dialisi e il trapianto di rene. Due approcci diversi, entrambi validi, che rispondono a bisogni differenti e che vengono scelti sulla base delle condizioni cliniche e delle caratteristiche individuali.
Comprendere cosa significa affrontare una terapia sostitutiva renale non riguarda solo chi è direttamente coinvolto. È un tema che parla di prevenzione, di qualità della vita e di come la medicina moderna accompagni le persone anche nelle fasi più complesse della salute.
La funzione dei reni e cosa accade quando si riduce
Il ruolo dei reni nell’organismo
I reni svolgono una funzione fondamentale per il mantenimento dell’equilibrio interno. Filtrano il sangue, eliminano le scorie metaboliche, regolano i liquidi e contribuiscono al controllo della pressione arteriosa.
Quando questa funzione viene meno, le sostanze di scarto iniziano ad accumularsi e l’organismo fatica a mantenere la stabilità dei propri sistemi.
La malattia renale cronica avanzata
La malattia renale cronica è una condizione progressiva. Nelle fasi iniziali può essere gestita con terapie farmacologiche e modifiche dello stile di vita. Quando però si raggiunge lo stadio più avanzato, definito stadio 5, la funzione renale diventa insufficiente per sostenere le necessità dell’organismo.
In questo momento si parla di insufficienza renale terminale, una fase in cui è necessario ricorrere a trattamenti sostitutivi.
Dialisi e trapianto di rene: due approcci diversi
Dialisi: un supporto artificiale alla funzione renale
La dialisi è un trattamento che permette di sostituire alcune funzioni dei reni attraverso un processo artificiale. Consente di filtrare il sangue, eliminare le tossine e mantenere l’equilibrio dei liquidi.
Esistono due principali modalità:
La emodialisi, che viene effettuata attraverso una macchina che filtra il sangue più volte a settimana.
La dialisi peritoneale, che utilizza il peritoneo, una membrana naturale dell’addome, come filtro.
Entrambe le modalità richiedono continuità e organizzazione, ma permettono al paziente di mantenere un equilibrio clinico stabile.
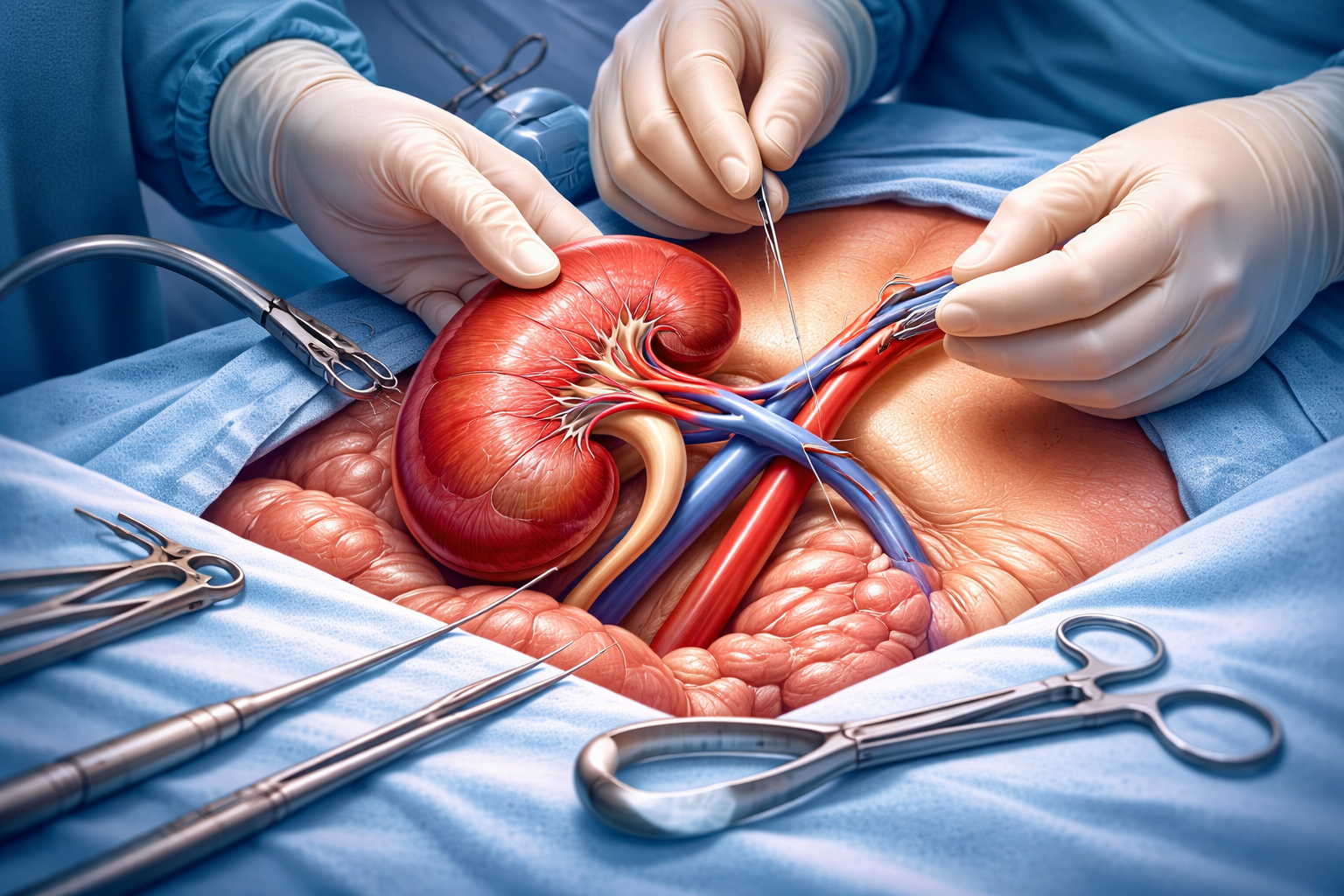
Trapianto di rene: un intervento che sostituisce la funzione
Il trapianto di rene rappresenta una soluzione che mira a ripristinare una funzione renale più vicina alla normalità. Consiste nell’impianto di un rene sano proveniente da un donatore.
A differenza della dialisi, il trapianto non è un trattamento continuo ma un intervento chirurgico seguito da una terapia farmacologica nel tempo.
La medicina moderna considera il trapianto di rene, quando possibile, una delle opzioni più efficaci per migliorare la qualità della vita.
Dialisi o trapianto di rene: differenze nella vita quotidiana
Impatto sulla qualità della vita
La dialisi richiede una routine precisa. Le sedute, la gestione dei liquidi e l’alimentazione diventano parte integrante della quotidianità.
Il trapianto, dopo il periodo post-operatorio, consente spesso una maggiore libertà. La funzione renale viene ripristinata e molte delle limitazioni legate alla dialisi si riducono.
Continuità terapeutica
La dialisi è una terapia sostitutiva continua. Non può essere sospesa e richiede un monitoraggio costante.
Il trapianto, invece, introduce una nuova fase del percorso di cura. Il paziente deve seguire una terapia immunosoppressiva per evitare il rigetto, ma può vivere con una maggiore autonomia.
Aspetti clinici e personalizzazione
La scelta tra dialisi e trapianto non è standardizzata. Dipende da diversi fattori:
età
condizioni generali
presenza di altre patologie
compatibilità con il trapianto
La medicina contemporanea pone grande attenzione alla personalizzazione del percorso, valutando ogni caso in modo individuale.
I 5 stadi della malattia renale cronica
Come si classificano i livelli di funzionalità renale
La malattia renale cronica non si sviluppa in modo improvviso. È un processo graduale che viene suddiviso in cinque stadi, definiti sulla base del filtrato glomerulare stimato, un parametro che misura la capacità dei reni di filtrare il sangue.
Questa classificazione consente ai medici di comprendere il livello di compromissione della funzione renale e di impostare strategie di trattamento e monitoraggio adeguate.
Stadio 1: funzione renale normale con segnali iniziali
Nel primo stadio, la funzione filtrante dei reni è ancora nella norma. Tuttavia, possono essere presenti segnali precoci di danno, come la presenza di proteine nelle urine o alterazioni strutturali rilevate con esami strumentali.
In questa fase, il ruolo della prevenzione è fondamentale. Intervenire sui fattori di rischio permette spesso di evitare la progressione della malattia.
Stadio 2: lieve riduzione della funzione renale
Il secondo stadio è caratterizzato da una lieve diminuzione del filtrato glomerulare. I reni continuano a funzionare in modo efficace, ma iniziano a mostrare una riduzione della loro capacità.
Spesso non sono presenti sintomi evidenti. Il monitoraggio regolare degli esami rappresenta lo strumento principale per seguire l’evoluzione della condizione.
Stadio 3: riduzione moderata della funzione
Nel terzo stadio la riduzione della funzione renale diventa più significativa. In questa fase si possono iniziare a osservare i primi segni clinici, come stanchezza o alterazioni della pressione arteriosa.
La medicina moderna distingue questo stadio in due sottogruppi, per una valutazione più precisa. L’obiettivo è rallentare la progressione e prevenire complicanze.
Stadio 4: compromissione avanzata
Il quarto stadio rappresenta una fase avanzata della malattia. La capacità filtrante dei reni è significativamente ridotta e l’organismo può iniziare a manifestare sintomi più evidenti.
In questo momento, il percorso di cura si orienta anche verso la preparazione a una terapia sostitutiva, come la dialisi o il trapianto di rene.
Stadio 5: insufficienza renale terminale
Nel quinto stadio, la funzione renale è gravemente compromessa. I reni non sono più in grado di garantire l’equilibrio interno dell’organismo.
È la fase in cui diventa necessario ricorrere a trattamenti come la dialisi o il trapianto di rene. La gestione clinica è più complessa, ma anche più strutturata, grazie ai progressi della medicina.
Il valore della classificazione nella pratica clinica
La suddivisione in stadi non ha solo un valore descrittivo. Permette di guidare le decisioni terapeutiche, di programmare i controlli e di accompagnare il paziente in modo progressivo.
Conoscere lo stadio della malattia significa comprendere meglio il proprio stato di salute e partecipare attivamente al percorso di cura.
Trapianto di rene: come funziona davvero
Il processo di valutazione
Il trapianto di rene non è immediato. Il paziente deve essere sottoposto a una serie di valutazioni cliniche per verificare l’idoneità.
Questi accertamenti includono esami cardiologici, infettivologici e immunologici. L’obiettivo è garantire che l’intervento possa essere affrontato in sicurezza.
L’intervento chirurgico
Il trapianto consiste nell’inserimento del rene donato nell’addome del paziente. Il rene malato, nella maggior parte dei casi, non viene rimosso.
L’intervento è complesso ma consolidato nella pratica clinica, con tecniche sempre più avanzate e risultati in costante miglioramento.
Il periodo successivo al trapianto
Dopo l’intervento, il paziente deve seguire una terapia immunosoppressiva per evitare il rigetto dell’organo.
Questa fase richiede attenzione e monitoraggio, ma rappresenta anche l’inizio di una nuova stabilità clinica.
Lista d’attesa trapianto rene: come funziona in Italia
Il sistema nazionale dei trapianti
In Italia, il percorso per accedere al trapianto di rene è regolato dal Sistema Nazionale Trapianti. Le liste d’attesa sono gestite in modo centralizzato per garantire equità e trasparenza.
Ogni paziente viene inserito in una lista sulla base di criteri clinici e di compatibilità.
I criteri di inserimento nella lista per il trapianto di rene
Per essere inseriti nella lista d’attesa è necessario:
avere una diagnosi di insufficienza renale avanzata
essere idonei dal punto di vista clinico
superare le valutazioni specialistiche
La compatibilità tra donatore e ricevente rappresenta uno degli elementi più importanti.
I tempi di attesa
I tempi possono variare in base a diversi fattori, tra cui gruppo sanguigno, caratteristiche immunologiche e disponibilità degli organi.
Nel frattempo, il paziente continua il proprio percorso terapeutico, spesso attraverso la dialisi.
Donazione e compatibilità
Donatore deceduto e donatore vivente
Il trapianto di rene può avvenire grazie a donatori deceduti o viventi. La donazione da vivente, quando possibile, offre tempi più rapidi e risultati spesso migliori.
Entrambe le modalità sono regolamentate da norme precise che garantiscono sicurezza e trasparenza.
Il ruolo della compatibilità
La compatibilità tra donatore e ricevente è fondamentale per il successo del trapianto. Vengono valutati diversi parametri immunologici per ridurre il rischio di rigetto.
La ricerca scientifica ha migliorato negli anni le tecniche di compatibilità, aumentando le possibilità di successo.
La medicina moderna e il futuro del trapianto
Negli ultimi anni, la nefrologia e la chirurgia dei trapianti hanno compiuto progressi significativi. Le tecniche chirurgiche sono sempre più precise, i farmaci immunosoppressori più efficaci e meglio tollerati.
Parallelamente, cresce l’attenzione verso la qualità della vita del paziente. Non si tratta solo di prolungare la sopravvivenza, ma di garantire una vita il più possibile attiva e autonoma.
Anche la gestione della dialisi è diventata più flessibile, con soluzioni domiciliari che permettono una maggiore integrazione nella vita quotidiana.
La qualità della vita
La scelta tra dialisi e trapianto non è solo clinica. Riguarda la vita quotidiana, le abitudini, le aspettative e il modo in cui una persona desidera affrontare il proprio percorso di cura.
La medicina moderna non impone soluzioni, ma costruisce percorsi condivisi. Il paziente viene accompagnato in ogni fase, con informazioni chiare e supporto continuo dai professionisti del gruppo Nefrocenter.
FAQ
Il trapianto di rene è sempre possibile?
Non sempre. Dipende dalle condizioni cliniche del paziente e dalla compatibilità con il donatore.
Quanto dura un rene trapiantato?
La durata può variare, ma spesso il trapianto consente molti anni di buona funzione renale.
La dialisi è una soluzione definitiva?
La dialisi è una terapia sostitutiva che permette di vivere, ma non sostituisce completamente la funzione dei reni.
Come si entra nella lista d’attesa per il trapianto di rene?
Attraverso una valutazione clinica presso centri specializzati e l’inserimento nel sistema nazionale.
Dopo il trapianto si può tornare a una vita normale?
In molti casi sì, con alcune attenzioni legate alla terapia e ai controlli periodici.